切除5枚息肉躲过肠癌!简简单单验个便,揪出肠道大隐患

“我自认为饮食挺健康的,不算清淡但也不算油腻,平时也没有肠胃不舒服。”哈尔滨的闫女士一直觉得自己身体不错,直到参加了哈尔滨市开展的消化系统肿瘤和“四高”免费检测项目,按要求留取了粪便样本送检,粪便DNA甲基化检测结果却显示“阳性”。
社区卫生服务中心的医护人员第一时间联系了她,反复叮嘱她尽快去医院做肠镜检查。闫女士心里有点打鼓:“听说肠镜很遭罪,灌肠、麻醉……想想就发怵。”但想到医生认真的语气,她还是硬着头皮去了。
在肠镜检查中,医生在乙状结肠发现了3枚大小约0.6cm×0.6cm的扁平息肉,直肠部位还有2枚0.4cm×0.4cm的息肉,一共5枚!好在发现得早,医生当即对息肉进行了切除。
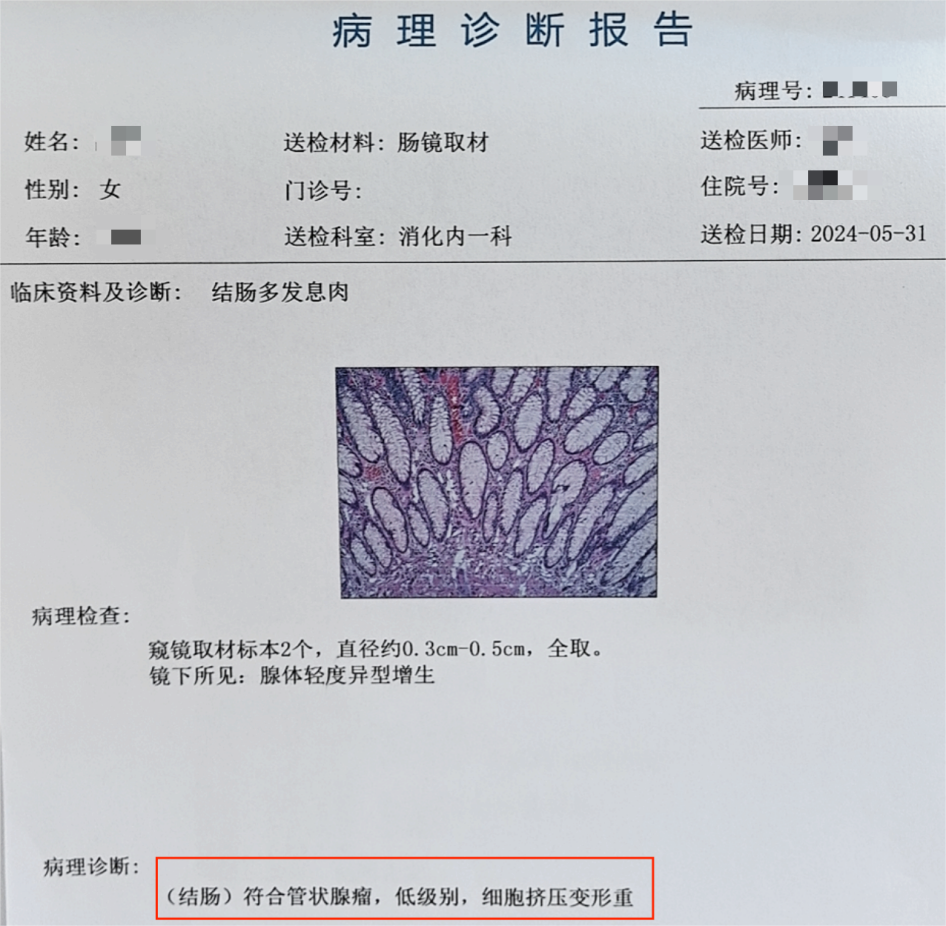
闫女士的病理诊断报告
术后病理报告显示:这些息肉属于管状腺瘤——虽然不是恶性肿瘤,但有明确的癌变可能。闫女士后怕不已:“要是没做这个检测,再过几年会怎样?想都不敢想。”
她立刻推荐家里的亲属也去参加筛查。“这么好的民生活动,应该让更多人知道。挺感谢政府的,通过检测及时发现疾病,早早解除了隐患。”
息肉也分“好坏”?
这种息肉离癌症仅一步之遥
闫女士的经历并非个例。许多人都和她一样,觉得自己饮食健康、没有肠胃不适,即使在体检中发现“肠息肉”,也不以为意。但肠道疾病最隐蔽的特点就是早期几乎没有明显症状,且潜伏期长。等出现腹痛、便血、消瘦等不适时,往往已经发展到中晚期,治疗难度和成本都会大幅增加。
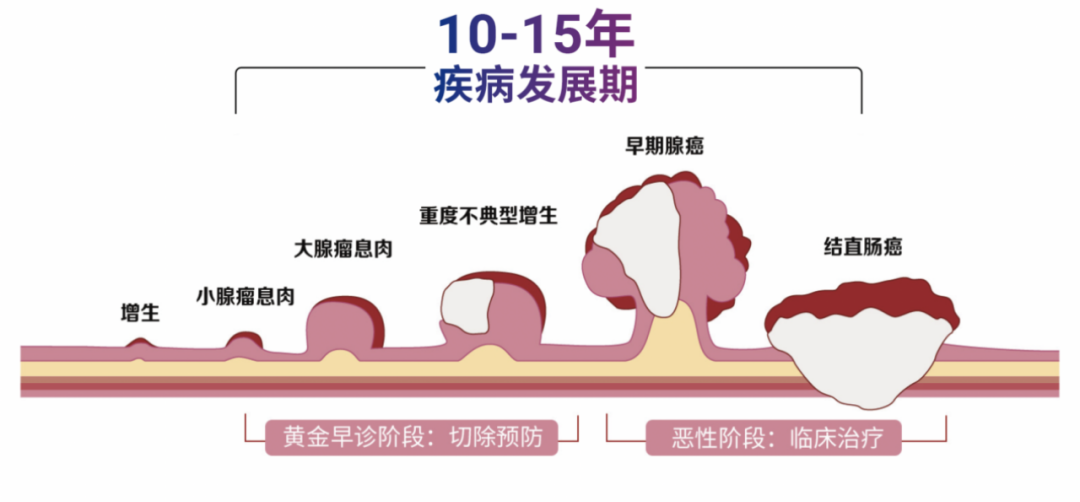
肠癌发展进程
息肉是人体黏膜表面生长的突起组织,但病理性质不同,风险也天差地别。有些息肉是良性肿瘤,生性平稳,不会恶变,对健康影响不大;还有些息肉虽然不是肿瘤,却有很高的癌变概率,尤其是腺瘤性息肉,更是结直肠癌的主要癌前病变。
既往研究表明,约85%的结直肠癌经由“腺瘤-癌”这一癌变模式发展而来。简单来说,腺瘤性息肉就像是肠道里的“定时炸弹”,随着年龄增长,未及时摘除的腺瘤,癌变风险会显著增加;而且腺瘤的直径越大、数量越多,癌变风险就越高。
同时,腺瘤是否癌变与其类型和癌变风险也有关:
管状腺瘤
最常见的类型,绒毛结构成分少于25%,癌变率约5%;
管状-绒毛状腺瘤
绒毛状成分在25%~75%之间,癌变率约29%;
绒毛状腺瘤
绒毛结构成分超过75%,癌变率最高,约56%。
闫女士的管状腺瘤虽属风险相对较低的一类,但如果不切除,随着时间推移、息肉长大或增多,癌变风险会显著上升。幸运的是,她在“腺瘤阶段”就发现息肉并将其切除,彻底阻断了一场可能发生的癌症。
肠癌是我国第二大高发癌症,
年轻化趋势明显
很多人觉得肠癌是中老年人才会面临的健康问题,但《2022年中国癌症报告》显示,肠癌已经成为我国第二大高发癌症,仅次于肺癌,且呈现出明显的年轻化趋势,越来越多的年轻人被肠道疾病困扰。
更值得警惕的是,研究数据表明,我国84.8%结直肠癌患者在确诊时已进入中晚期,只有约15%的患者能在早期被发现。与之形成鲜明对比的是,早期肠癌的治愈率超过90%,晚期则不足10%,早期筛查的重要性不言而喻。
国家卫健委在2024年新版筛查方案中,已将普通高风险人群的起始筛查年龄提前到40岁,并建议持续到74岁。以下人群尤其需要警惕:
①有大肠癌家族史人群;
②本人有癌症史(任何恶性肿瘤病史)人群;
③肠道不适(如黏液血便、腹泻、腹痛、腹胀、便秘、消瘦等)人群;
④肠道中有腺瘤性息肉或肠道肿瘤术后复查人群;
⑤慢性结肠炎,如溃疡性结肠炎、慢性肠道炎症人群。
* 如果属于高风险人群,又出于各种原因不愿意或无法进行肠镜检查,不妨先试试粪便DNA甲基化检测!
目前,哈尔滨市卫生健康委启动的“消化系统肿瘤和‘四高’免费检测项目”仍在进行中,为市民的健康保驾护航。一次简单的粪便取样,换来的,可能是一次改写结局的机会。

👆扫描上方二维码,即可预约免费检查👆
别等身体发出警报才开始担忧,别因为“怕麻烦”而错过干预的最佳时机。早筛查、早发现、早干预,不仅是对自身健康负责,更是对家人最长情的陪伴。
*本文授权转载自公众号:华大医学
关注我们!获取公司最新资讯!




