40岁后,别漏掉这项肠道筛查,医护人员也在做!


“便秘十几年了,是挺烦人的,但总觉得不是大病。”说这话的,是54岁的黄女士。黄女士从事儿童疫苗接种工作多年,按理说,她对健康知识的了解比普通人更多,每年体检也从不落下,B超、CT一个不差。但在过去十几年里,她始终没做过一项检查——肠镜。
直到最近,她尝试了粪便DNA甲基化检测,结果却显示“阳性”。这个结果让黄女士警觉起来,随后就去医院做了肠镜检查。
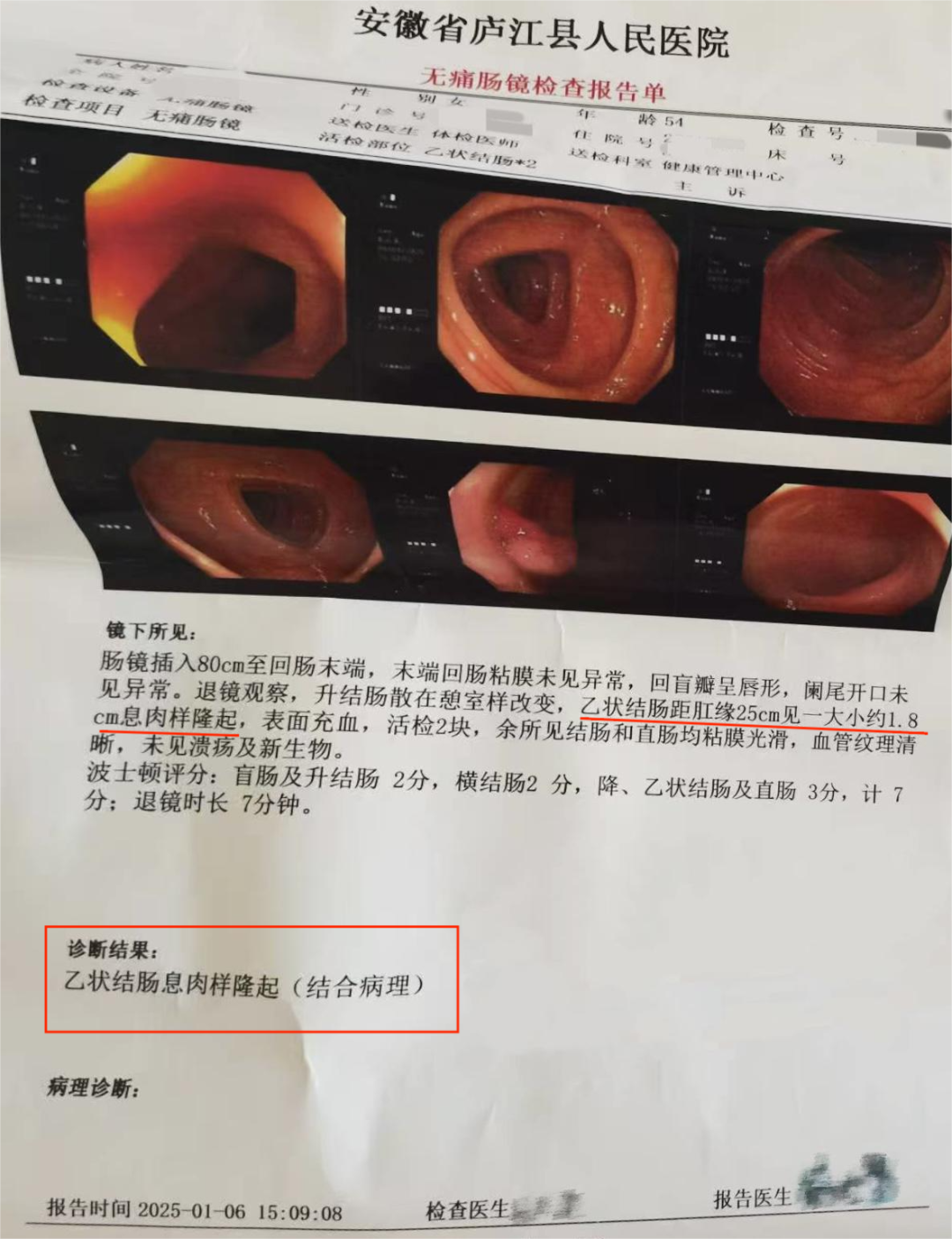
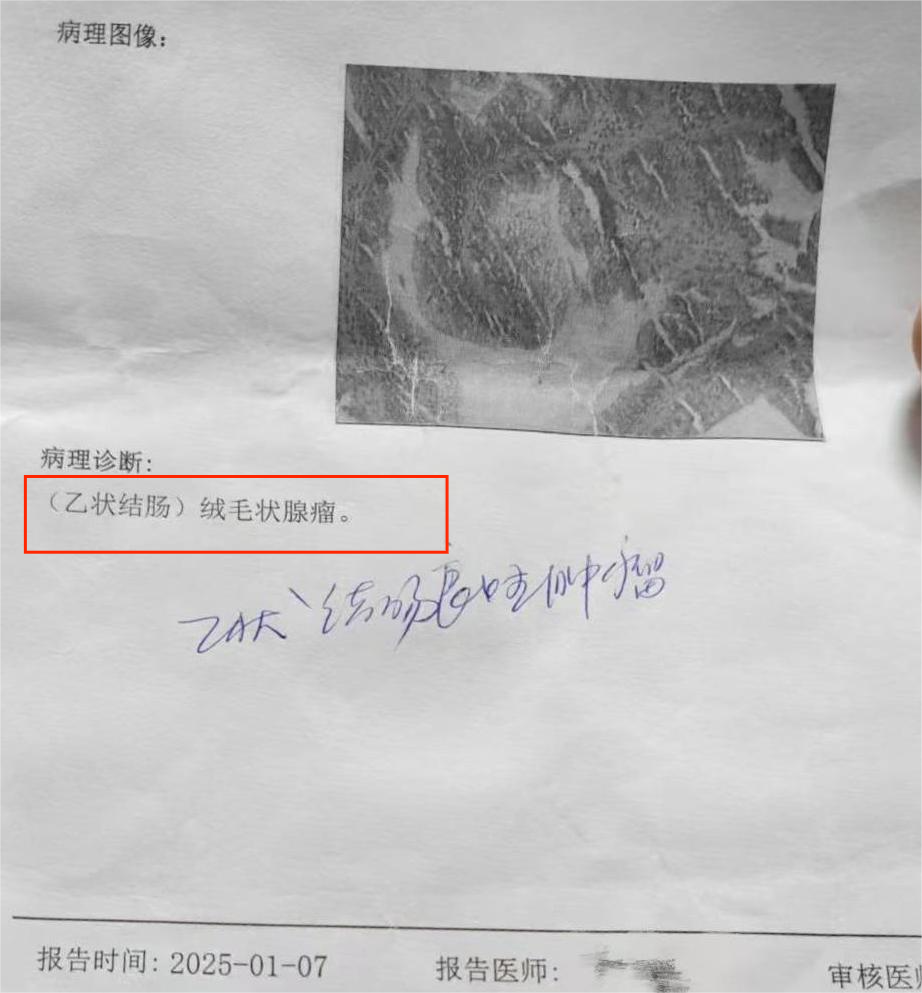
肠镜下,医生发现了一枚1.8cm的息肉。病理报告显示为:(乙状结肠)绒毛状腺瘤。
左右滑动查看
“这属于癌前病变,再往下发展,就是早期癌症了。”医生的话让黄女士后怕不已。她怎么也没想到,自己平日看起来无病无灾的肠道里,竟然藏着一个险些酿成大祸的“定时炸弹”。
约80%的肠癌,由息肉演变而来
很多人对“息肉”这个词并不陌生,但未必清楚它意味着什么。
结直肠息肉,是肠道黏膜局部增生形成的隆起样病变。大多数时候,它不会引起明显的不适,也没有典型的症状。正因如此,很多人像黄女士一样,即便常年便秘、腹部不适,也从未想过可能是肠癌的早期信号。
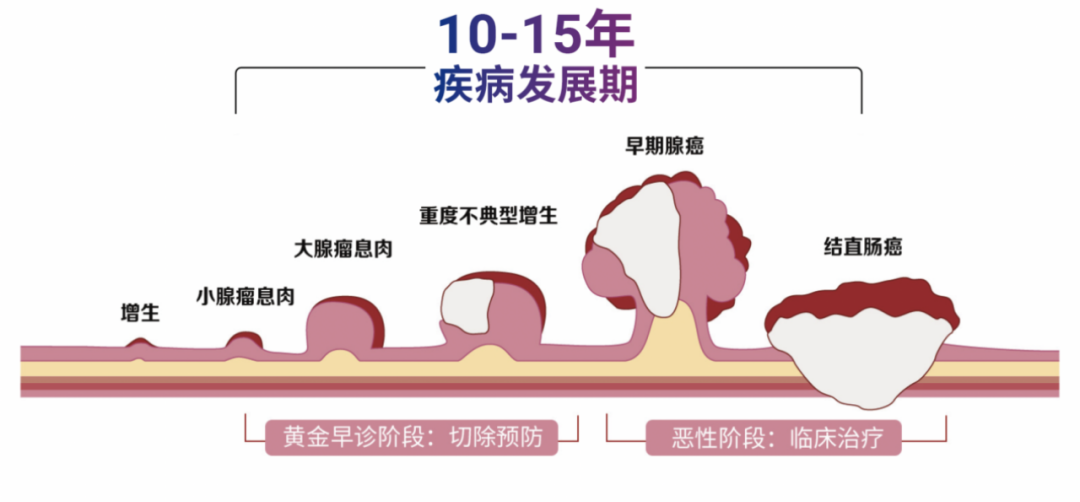
但医学研究早已明确:约80%的结直肠癌,由腺瘤性息肉演变而来。
肠癌发展进程
从息肉到癌,通常经历“息肉-不典型增生-早期腺癌-结直肠癌”的过程,可能长达10-15年。如果在息肉阶段发现异常并将其切除,就可以阻断癌症的发生。
息肉并非都“危险”。根据病理类型,可分为非腺瘤性息肉和腺瘤性息肉。
·非腺瘤性息肉:如炎性息肉、增生性息肉,癌变风险较低;
·腺瘤性息肉:包括管状腺瘤、绒毛状腺瘤、管状-绒毛状腺瘤,其中绒毛状腺瘤虽然相对少见,但癌变风险最高。
黄女士的病理结果,恰恰就是绒毛状腺瘤。还好发现得及时,检查出来是良性息肉,这才没出大问题。
筛查,是预防肠癌最直接的手段
如果黄女士没有做粪便DNA甲基化检测,这颗1.8cm的绒毛状腺瘤,可能还会在肠道里安静地生长数年,直到某一天身体出现了明显的不适症状才被发现——而那时,肠癌很可能已经发展到了中晚期。
早期肠癌的五年生存率超过90%,而晚期肠癌的五年生存率仅为14.7%。这个巨大的差距,几乎全看一个字:早。而筛查,就是实现“早”的关键。
目前,常见的肠癌筛查方式有以下几种:
肠镜
肠镜检查是结直肠癌筛查的金标准,能直观地观察到肠腔内壁。
肛门指检
肛门指检是个“手艺活”,靠医生的手指探测肠道内有无异常,手指长度有限,所以仅对离肛门10厘米左右的低位直肠肿瘤有效。
影像学检查
直肠超声内镜、下腹部CT或MRI可辅助筛查,但微小息肉漏诊率较高。
粪便隐血试验
主要用于检测消化道是否出血,但其准确性容易受到饮食等因素的影响(如摄入红肉、大剂量维生素C等)。此外,对于间歇性出血的肿瘤或出血量极少的结肠息肉,该试验也容易出现漏诊。
粪便DNA甲基化检测
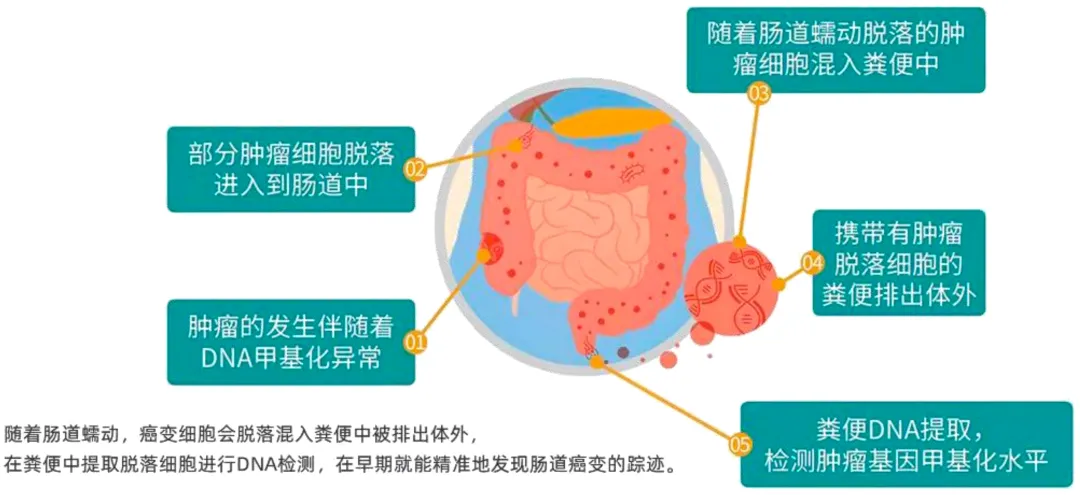
由于人体肠道细胞每天都在新陈代谢,部分脱落细胞会随大便排出。当肠道内存在癌细胞或癌前病变细胞时,这些细胞的基因会发生“甲基化”异常变化,检测可通过分析粪便脱落细胞的DNA,来识别这种异常变化。
粪便DNA甲基化检测的原理
基于分子诊断的新型粪便DNA甲基化检测技术,具有高灵敏性和特异性,同时兼备便隐血检测的安全便捷性,无痛无创,仅需采集粪便样本,在家即可完成,能在早期发现肠癌“蛛丝马迹”,提示肠癌及癌前病变风险。现在已经逐渐成为结直肠癌的优选检测手段。
这5类人群,尤其要提高警惕
肠癌的发生,并非毫无规律可循。国家卫健委在2024年新版筛查方案中,已将普通高风险人群的起始筛查年龄提前到40岁,并建议持续到74岁。以下人群尤其需要警惕:
①有大肠癌家族史人群;
②本人有癌症史(任何恶性肿瘤病史)人群;
③肠道不适(如黏液血便、腹泻、腹痛、腹胀、便秘、消瘦等)人群;
④肠道中有腺瘤性息肉或肠道肿瘤术后复查人群;
⑤慢性结肠炎,如溃疡性结肠炎、慢性肠道炎症人群。
* 如果属于高风险人群,又出于各种原因不愿意或无法进行肠镜检查,那就先试试粪便DNA甲基化检测吧!
黄女士属于典型的“年龄达标+长期便秘”人群。如果她早几年就进行肠道筛查,或许能更早地发现肠道内的微小变化。
肠道发生癌变时,往往悄无声息,没有任何明显征兆。尤其是 40 岁以上的人,即便平时没有不适症状,定期做肠道筛查也很有必要。
一次粪便DNA甲基化检测,只需要几分钟的操作时间,却可能换来未来十几年、几十年的安心。别等到身体发出“警报”才行动,肠道不会喊疼,但筛查能提前发现风险。
-广告-
*本文授权转载自公众号:华大医学
关注我们!获取最新科普知识干货!