心血管抗体如何揭示自身免疫病心脏损伤?
一、自身免疫病与心血管疾病的关联是什么?
自身免疫病是指机体免疫系统攻击自身抗原,导致组织损伤的一类慢性炎症性疾病,常见类型包括系统性红斑狼疮、类风湿关节炎、干燥综合征、系统性血管炎及抗磷脂综合征等。这些疾病以持续的慢性炎症为病理基础,可导致血管损伤、内皮细胞功能障碍及动脉粥样硬化加速,同时通过激活循环系统中的血栓形成机制,累及多个器官系统,造成不同程度的心血管损害。临床表现包括瓣膜病变、左室舒张功能减退、心肌梗死、心力衰竭、心律失常及肺动脉高压等。随着对自身免疫病心血管并发症认识的深入,心血管损伤已成为影响患者预后的关键因素。
二、自身抗体检测在心血管损伤诊断中有何价值?
自身抗体是自身免疫病的重要血清学标志物,在疾病的诊断、活动性评估及预后判断中发挥核心作用。目前临床常规检测的自身抗体项目约80余种,主要包括抗核抗体谱、抗磷脂抗体谱、血管炎自身抗体谱及类风湿关节炎自身抗体谱等。当心血管损害作为自身免疫病的首发临床表现时,自身抗体的检测可为早期诊断提供关键线索。例如,抗磷脂抗体阳性提示血栓形成风险;抗中性粒细胞胞浆抗体阳性与血管炎相关心脏损害密切相关;抗核抗体谱中的抗双链DNA抗体可提示狼疮心肌炎。因此,自身抗体检测不仅用于风湿免疫病的诊断,更成为心血管损害病因学评估的重要工具。
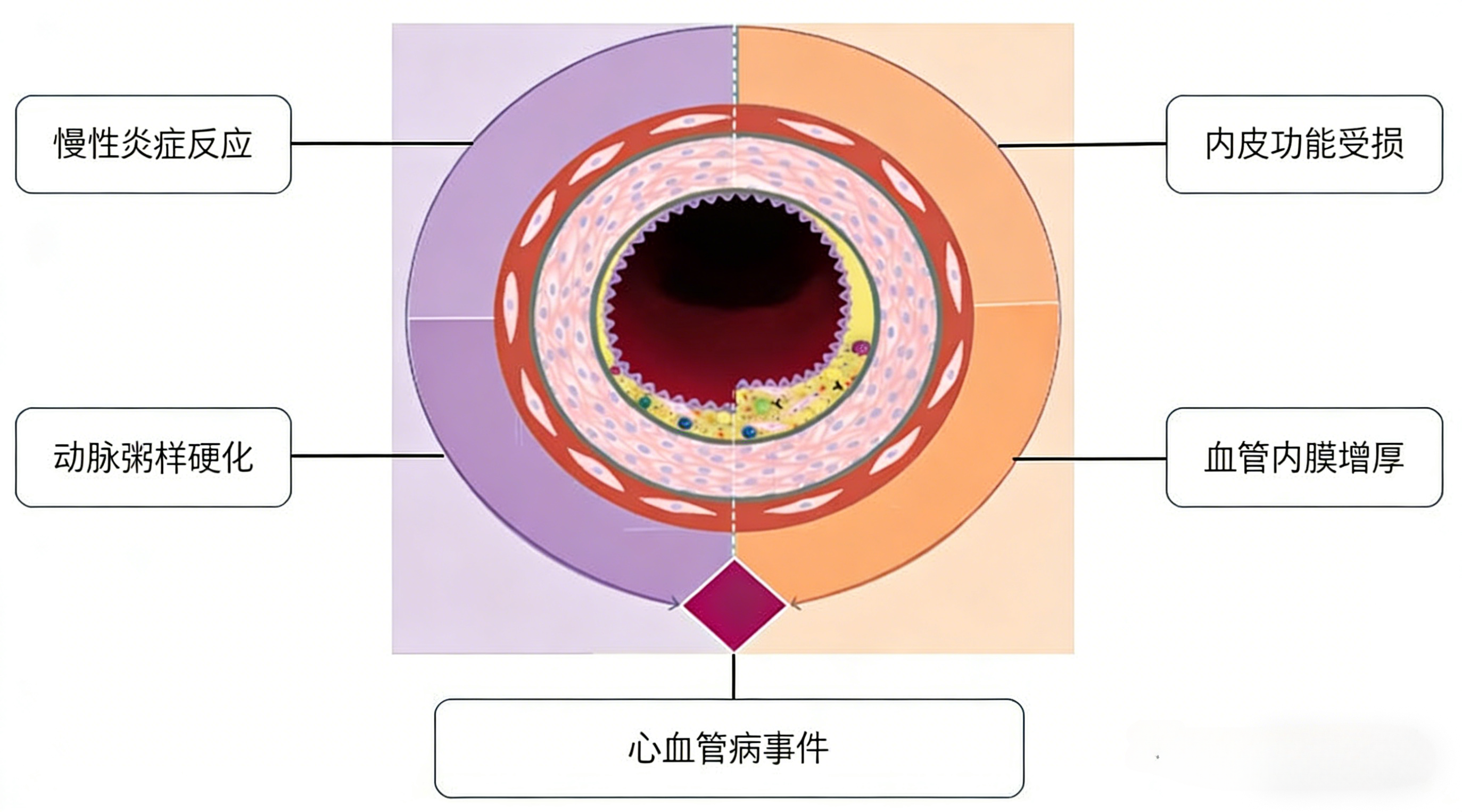
三、心血管损伤相关自身抗体有哪些主要类型?
抗磷脂抗体谱与血栓性心血管事件密切相关。狼疮抗凝物、抗β2糖蛋白I抗体及抗心磷脂抗体可激活血管内皮细胞和血小板,促进血栓形成,导致心肌梗死、瓣膜病变及肺动脉高压。抗中性粒细胞胞浆抗体是血管炎的核心标志物,其靶抗原包括蛋白酶3和髓过氧化物酶,阳性患者常表现为冠状动脉血管炎、主动脉炎及心肌缺血。抗核抗体谱中的抗双链DNA抗体、抗Smith抗体与狼疮心肌炎及心包炎相关;抗Ro/SSA抗体与先天性心脏传导阻滞相关。类风湿因子及抗环瓜氨酸肽抗体与类风湿关节炎患者的心血管事件风险增加相关。针对这些靶点的定制抗体检测试剂可辅助病因鉴别及风险评估。
四、如何通过抗体检测评估自身免疫病心血管风险?
心血管风险评估是自身免疫病患者长期管理的重要内容。基于定制抗体的检测平台可定量分析患者血清中自身抗体水平,结合临床指标构建风险模型。抗磷脂抗体阳性患者的血栓风险评分需纳入抗体滴度及双阳性状态;抗中性粒细胞胞浆抗体滴度与血管炎活动性相关,持续升高提示复发风险;抗双链DNA抗体水平与狼疮心肌炎的活动性平行。高灵敏度ELISA试剂盒可实现自身抗体的精确定量,化学发光法可缩短检测周期,适应临床高通量需求。通过动态监测自身抗体水平变化,可早期识别心血管损害,指导免疫抑制治疗的调整。
五、心血管抗体定制在临床转化中如何应用?
心血管抗体定制是开发自身免疫病诊断试剂及治疗药物的核心环节。针对特定自身抗体靶点,定制抗原及抗体用于建立检测方法。重组自身抗原用于ELISA或化学发光平台,检测患者血清中自身抗体水平;抗独特型抗体用于标准化质控品制备,确保批次间一致性;单克隆抗体用于校准品及阳性对照,保障检测准确性。在治疗性抗体开发中,针对炎症通路的中和抗体如抗TNF-α抗体、抗IL-6受体抗体用于控制全身炎症,减轻心血管损伤。定制抗体用于药代动力学及免疫原性研究,评估生物制剂的体内行为及抗药抗体反应。
六、心血管抗体定制需注意哪些关键问题?
靶点选择需基于自身免疫病的临床特征及病理机制。用于诊断的抗原需具备高特异性及灵敏度,避免与其他疾病交叉反应;用于治疗监测的抗体需识别可溶性自身抗体或炎症因子,反映疾病活动性。验证体系需匹配应用场景:用于ELISA的抗体需验证线性范围及检测灵敏度;用于化学发光的抗体需优化标记策略及信号放大系统;用于免疫组化的抗体需在病变组织切片上验证。质量控制需涵盖特异性、灵敏度及批间一致性,对于关键试剂建议建立内部参考批次,定期验证性能。
