上海医保,放大招!


当你在医院取药时被告知,曾经刷医保就能开到的进口原研药,现在需要额外自费一部分时,不必意外。不是药价涨了,而是上海医保划了一道“报销封顶线”。
5月1日起,上海市医保局《关于优化第十一批国家组织集采药品医保支付协同的通知》正式实施。上海全面落地医保定额报销新规:同一通用名的药品,医保统一按集采中选的低价作为报销上限。选低价药,几乎全报;选高价原研药,溢价部分请自掏腰包。规则简单,但牵动的逻辑足够深远。
01

医生开处方不受限于考核
之前,医院难开原研药,是因为DRG/DIP支付改革下的总控压力。一支高价进口药,会拉高科室的次均费用,直接触碰绩效考核红线。出于求生本能,医院只能“一刀切”撤离高价药,哪怕临床需要。
新规巧妙之处,在于解除了高价药对医疗机构的“连坐”惩罚。患者自选的溢价部分不计入医院控费指标,消除了医生的开药顾虑,也避免了靠开高价药套取医保的灰色动机。处方权回到医学判断本身:药开不开,看的是病情,不是考核分数。
对药企来说,这是一声响亮的发令枪。仿制药企业必须从过去的价格战转向“临床信得过”,并用真实世界数据证明自己与原研药在临床效果上无差异。原研药企在经历院内市场收缩阵痛后,也迎来了透明化竞争的新开端,只要品牌过硬、患者愿意为品质买单,公立医院内依然有它们的生存空间,而不再依赖旧规则下的报销红利。
02
全国一盘棋:各地医保在怎么改?
医保作为医药行业最大的支付方,各地的探索正在多点开花。
患者服务端,广东全面铺开以刷脸支付、一码支付、移动支付、信用支付为核心的“四支付”体系,全省超5600家医疗机构实现“刷脸”就医结算,广州等地试点“亲情付”功能,医保便捷服务正向“一老一小”延伸。江苏南京、苏州等7市入选全国首批便捷支付推进城市,浙江温州、衢州率先落地医保“无感支付”,群众签约后可“先诊疗后付费”,整个就医过程无需任何支付操作。
支付机制端,福建三明走在全国前列,“总额包干、超支不补、结余留用”的医保基金打包支付模式,让健康管护组织有了控费的内生动力。巴中、锡林郭勒盟等多地试点紧密型县域医共体总额付费,以“打包付费”激活基层医改。
结算效率端,赣州自2026年1月起全面实施医保基金市级统一拨付,覆盖7000余家定点医药机构,严格实行“当月申报、当月支付”,从源头解决了医药机构垫资重、回款慢的难题。
从便捷支付到打包付费,从即时结算到支付标准改革,各地探索看似路径不同,实则殊途同归,作为战略性购买方的医保在不断摸索:如何让每一分钱,都花成老百姓看得见、摸得着的实惠。
03
支付方:用“基准价”重构游戏规则
回到上海。新规背后传递的信号已远超一城一地的报销细则调整。医保不再是跟在药价后面被动按比例掏钱的“出纳”,而是用集采价锁定支付基准、把品牌溢价交还给市场定价的“战略购买者”。因此,医保的价值购买,从过去单点谈判升级为制度化的基准定价机制。
第十一批国采有原研药参与的品种(约30余个)原研方均落标,报价结果揭示了原研药企无意打价格战。如阿瑞匹坦胶囊,默沙东报价573元/盒,比173元的限价高出两倍多;马来酸阿伐曲泊帕片(20mg),原研方AkaRx报476元/片,而国产仿制药最低申报价仅3.547元,价差超过130倍。
以第十一批原研落标的6个大品种为例,根据PDB国内全渠道数据显示,达格列净、马来酸阿伐曲泊帕、艾曲泊帕乙醇胺、罗沙司他、多巴丝肼的原研药在2025年的国内市场销售额占比均超50%,原研均占据绝对主导,患者在集采前对原研品牌有着深度依赖。这份依赖的背后,是医保基金多年为品牌溢价“默默买单”的现实。如今支付基准锚定集采价,依赖仍在,只是买单逻辑改写。当患者继续选择原研,溢价部分将由个人承担。医保终于从被动买单者,转向了为患者精打细算的“价值守门人”。

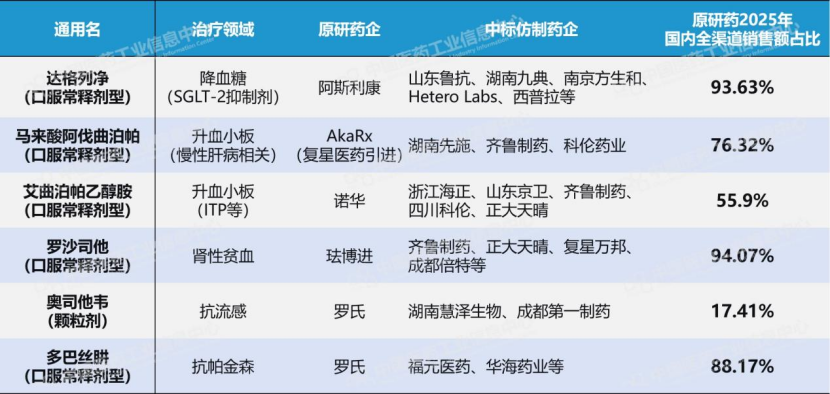
表:第十一批国采原研落标的部分大品种
数据来源:PDB药物综合数据库-国内全渠道放大板块,中国医药工业信息中心
点击“阅读原文”获取更多数据
当医保划下清晰的“封顶线”,多方都能松绑,医保守住了公平底线,医生找回了处方自主,患者拥有了掏钱自付的选择权,药企则回归临床价值的决胜场。
这是一次让游戏规则回归正常的尝试,新的规则下,拼的是品质,选的是信任。



